Il chirurgo prepara il bisturi e controlla gli strumenti, tutto è pronto per impiantare un pacemaker. Ma oggi qualcosa è diverso: al posto del kit chirurgico completo, prende un ago. Uno normale. Lo riempie con un granello che sembra sabbia, lo inietta nel torace del paziente. Tre secondi. Fatto. Il pacemaker inizia a ricevere energia, il cuore batte regolare, nessuna batteria da sostituire ogni cinque anni. Niente cicatrici da incisioni. I ricercatori del MIT Media Lab hanno creato un’antenna iniettabile da 200 micrometri che si somministra come un farmaco e alimenta dispositivi impiantati in profondità.
Funziona a basse frequenze per evitare il surriscaldamento dei tessuti e genera energia 100.000 volte superiore alle antenne tradizionali di dimensioni simili.
Il problema delle batterie negli impianti
Gli impianti medici di oggi si alimentano in due modi. Il primo prevede una batteria lunga diversi centimetri, impiantata chirurgicamente nel corpo, che va sostituita ogni 5-10 anni con un nuovo intervento. Il secondo usa una bobina magnetica, anch’essa di dimensioni centimetriche, posizionata sotto la pelle per raccogliere energia wireless. Il problema? Le bobine miniaturizzate funzionano solo ad alte frequenze, che surriscaldano i tessuti limitando la potenza erogabile in sicurezza.
“Dopo quel limite, inizi a danneggiare le cellule”, spiega Baju Joy, dottorando del gruppo Nano-Cybernetic Biotrek del MIT.
Ogni anno vengono impiantati in Europa tra 250.000 e 300.000 pacemaker (50.000 solo in Italia). Numeri simili negli USA, dove vengono impiantati circa 250.000 pacemaker e 100.000 defibrillatori, con costi per centinaia di miliardi di dollari.
Ogni sostituzione di batteria comporta rischi di infezione, disagio per il paziente e nuovi costi sanitari. E la miniaturizzazione dei dispositivi medici è bloccata proprio dalle dimensioni delle fonti di alimentazione.
Come funziona l’antenna iniettabile
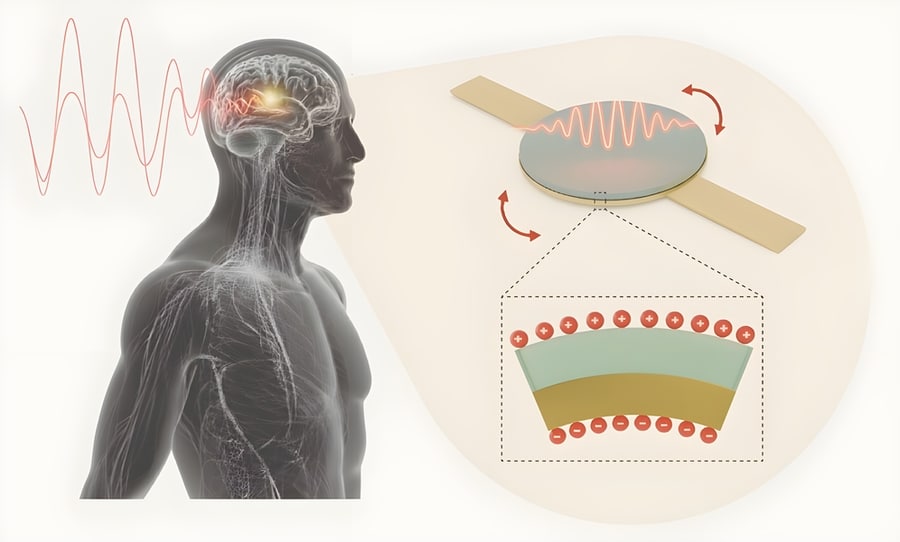
L’antenna sviluppata dal team di Deblina Sarkar al MIT risolve il problema del surriscaldamento operando a basse frequenze (109 kHz) grazie a una tecnologia inedita. Il dispositivo combina uno strato magnetostrittivo1 che si deforma quando esposto a un campo magnetico, con uno strato piezoelettrico che converte la deformazione meccanica in carica elettrica. Quando viene applicato un campo magnetico alternato, i domini magnetici nello strato magnetostrittivo lo deformano come farebbe un magnete potente su un tessuto intrecciato con parti metalliche. La tensione meccanica nello strato magnetostrittivo causa la generazione di cariche elettriche nel layer piezoelettrico attraverso gli elettrodi posizionati sopra e sotto.
Troppo complicato? Ci riprovo. Questa antenna ha uno strato che si muove come un tessuto quando c’è un campo magnetico, e un altro strato che trasforma questo movimento in elettricità. Quando il campo magnetico cambia, lo strato che si muove fa muovere anche quello elettrico, così l’antenna crea energia senza scaldarsi. Meglio?
“Stiamo sfruttando questa vibrazione meccanica per convertire il campo magnetico in un campo elettrico”, dice Joy. Il risultato è una potenza da quattro a cinque ordini di grandezza superiore rispetto alle antenne impiantabili di dimensioni simili che usano bobine metalliche e operano nel range dei GHz.
Lo studio pubblicato su IEEE Transactions on Antennas and Propagation nell’ottobre 2025 dimostra come sia possibile superare la sfida tecnica espressa dagli stessi autori:
“Sviluppare un’antenna di dimensioni ultra-ridotte (meno di 500 micrometri) capace di operare efficientemente nella banda a bassa frequenza è complesso”.
Applicazioni oltre i pacemaker
Il campo magnetico che attiva l’antenna iniettabile viene fornito da un dispositivo simile a un caricatore wireless per smartphone, abbastanza piccolo da essere applicato sulla pelle come un cerotto adesivo o tenuto in tasca vicino alla superficie cutanea. L’antenna può essere fabbricata con la stessa tecnologia usata per i microchip, permettendo un’integrazione facile con l’elettronica già esistente.
“Questi componenti elettronici ed elettrodi possono essere resi molto più piccoli dell’antenna stessa, e verrebbero integrati durante la nanofabbricazione”, spiega Joy.
Le applicazioni vanno oltre pacemaker e neuromodulatori per epilessia e Parkinson. Un caso particolarmente interessante è il monitoraggio continuo del glucosio. Esistono già circuiti con sensori ottici per rilevare il glucosio, ma il processo beneficerebbe enormemente di una fonte di alimentazione wireless integrabile in modo non invasivo nel corpo. “Questo è solo un esempio”, dice Joy.
“Possiamo sfruttare tutte queste altre tecniche sviluppate con gli stessi metodi di fabbricazione e integrarle facilmente all’antenna”.
La produzione delle antenne può essere scalata facilmente e multiple antenne possono essere iniettate per trattare aree estese del corpo. Questo apre scenari per reti di sensori distribuiti o sistemi terapeutici complessi che oggi richiederebbero interventi chirurgici multipli.
Il mercato della ricarica wireless medicale
Il mercato dei sistemi di alimentazione wireless per dispositivi medici impiantabili è in forte espansione. Valutato 1,5 miliardi di dollari nel 2025, si prevede raggiunga 5 miliardi entro il 2033 con un tasso di crescita annuo del 15%. Aziende come Medtronic, Abbott Laboratories, Boston Scientific e startup specializzate come Nucurrent e Resonant Link Medical stanno sviluppando prodotti che integrano sistemi di trasferimento wireless di energia.
La tecnologia MIT si distingue per tre vantaggi cruciali: miniaturizzazione estrema (200 micrometri contro i millimetri delle soluzioni attuali), impianto minimamente invasivo con ago standard, e assenza di surriscaldamento tissutale grazie alle basse frequenze operative.

Antenna iniettabile: quando arriverà ai pazienti
La professoressa Deblina Sarkar, responsabile del gruppo Nano-Cybernetic Biotrek e autrice senior dello studio, sottolinea come
“la nostra tecnologia ha il potenziale di introdurre una nuova via per dispositivi bioelettronici minimamente invasivi capaci di operare wireless in profondità nel corpo umano”.
Il lavoro sfrutta 50 anni di ricerca nella miniaturizzazione di transistor ed elettronica, applicandola ora al problema dell’alimentazione degli impianti.
La strada verso l’applicazione clinica richiede ancora test di biocompatibilità a lungo termine, validazione dell’efficienza energetica in scenari reali e approvazione regolatoria da parte di enti come FDA ed EMA. Ma i presupposti ci sono tutti: una tecnologia che funziona, costi di produzione contenuti grazie ai processi di nanofabbricazione consolidati, e un mercato in crescita che cerca soluzioni a problemi reali.
L’ago che sostituisce il bisturi. Un granello che elimina le batterie. A volte il futuro della medicina passa da cose microscopiche che cambiano tutto.
Note:
- Il termine “magnetostrittivo” si riferisce a un fenomeno fisico chiamato magnetostrizione, che indica la variazione di lunghezza o deformazione di un materiale, tipicamente metallico e ferromagnetico, quando viene sottoposto a un campo magnetico. ↩︎