Michelle Johnson aveva ventidue settimane di gravidanza quando l’ecografia mostrò qualcosa che non doveva esserci: la colonna vertebrale del figlio non si era chiusa. Spina bifida. La diagnosi che trasforma una sala d’ecografia in una stanza silenziosa.
Poi una proposta che suonava quasi fantascientifica: applicare un cerotto di cellule staminali direttamente sul midollo esposto del feto, prima della nascita. Il figlio, Tobi, oggi ha quattro anni. Cammina, corre, salta. Controlla la vescica. Per un bambino nato con il mielomeningocele, è tutto tranne che scontato.
Un cerotto vivo sulla colonna vertebrale
Il trial si chiama CuRe (Cellular Therapy for In Utero Repair of Myelomeningocele), ed è il primo al mondo a combinare chirurgia fetale e terapia cellulare per la spina bifida. I risultati della fase 1, pubblicati su Lancet, confermano quello che il team di UC Davis sperava: la procedura è sicura. Nessuna infezione, nessun tumore, nessuna crescita anomala di tessuto nel sito di riparazione.
La tecnica funziona così: i chirurghi praticano una piccola apertura nell’utero, fanno galleggiare il feto fino all’incisione per esporre la schiena e il difetto spinale, posano un cerotto di cellule staminali mesenchimali (ricavate da placente donate) sulla colonna esposta e richiudono tutto. Le staminali attecchiscono, crescono col feto e proteggono il midollo spinale da ulteriori danni prima della nascita.
Scheda dello Studio
- Ente di ricerca: University of California, Davis Health
- Ricercatori principali: Diana Farmer, Aijun Wang
- Anno pubblicazione: 2026
- Rivista: The Lancet
- DOI: 10.1016/S0140-6736(25)02466-3
- TRL (Technology Readiness Level): 5 – Validazione in ambiente clinico reale (fase 1 completata)
- Link fonte: Comunicato UC Davis Health
Sei bambini con spina bifida, zero shunt
Le sei donne arruolate erano tra la 24ª e la 26ª settimana di gravidanza, coi feti diagnosticati con mielomeningocele (la forma più grave di spina bifida). I bambini sono nati tra luglio 2021 e dicembre 2022, e le risonanze magnetiche post-nascita hanno confermato la regressione dell’erniazione del cervelletto in tutti e sei i casi: un segnale che la chirurgia ha funzionato come previsto. Nessuno dei neonati ha avuto bisogno di uno shunt1 per l’idrocefalo prima della dimissione, una complicanza che nella spina bifida è quasi la norma.
Ecco, il punto è proprio questo: “quasi la norma” è l’espressione che i genitori di bambini con spina bifida conoscono troppo bene. La chirurgia fetale prenatale (introdotta come standard dopo un trial storico nel 2011) ha migliorato molto gli esiti rispetto all’intervento post-nascita, ma più della metà dei bambini operati non riesce comunque a camminare in modo autonomo entro i due anni e mezzo. Le staminali puntano a colmare proprio quel divario.
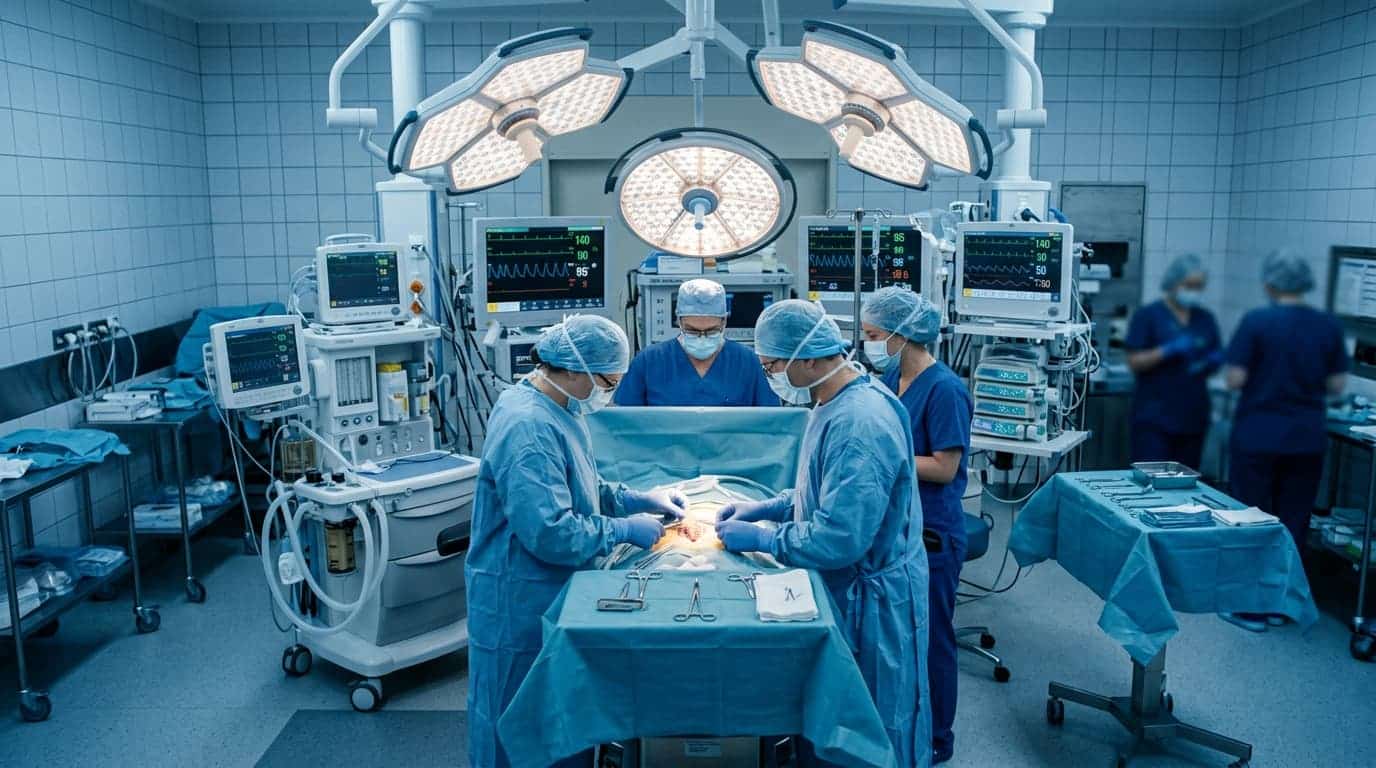
Dalla placenta al midollo spinale
L’ipotesi scientifica dietro il trial è quella del “doppio colpo”: il danno neurologico nella spina bifida non dipende solo dalla malformazione iniziale, ma anche dall’esposizione prolungata del tessuto nervoso all’ambiente uterino durante la gravidanza. La terapia cellulare interviene su questo secondo fronte: le staminali mesenchimali placentari hanno proprietà neuroprotettive e antinfiammatorie, e una volta posate sulla colonna del feto creano un microambiente che rallenta (e potenzialmente inverte) il danno progressivo.
Diana Farmer, la chirurga che guida il trial, nei primi anni Duemila era stata la prima donna al mondo a operare un feto per la spina bifida. Vent’anni dopo, il cerotto di staminali è il passo successivo: non più solo chiudere la lesione, ma provare a rigenerare il tessuto. Un po’ come passare dal tappare una falla al ricostruire lo scafo.
Cosa manca alla spina bifida per avere una cura
La cautela è obbligatoria: sei pazienti e una fase 1 non fanno una cura. Lo studio dimostra che mettere cellule staminali vive in un feto che cresce è fattibile e sicuro, il che (per chi conosce la medicina fetale) non era affatto scontato. I benefici clinici reali andranno misurati nel tempo: i bambini saranno seguiti fino ai sei anni, con controlli semestrali sulla mobilità e sulle funzioni neurologiche.
Intanto, la fase I/IIa è già partita con 35 pazienti (19 dei quali già trattati). Se i numeri terranno, e se la mobilità di questi bambini risulterà significativamente migliore rispetto alla sola chirurgia, la spina bifida potrebbe avere entro pochi anni un’opzione terapeutica che non esisteva fino a ieri. In Italia, vale la pena segnalare il progetto 3D.Fetoprint del Politecnico di Milano, che lavora su un approccio parallelo: un gel di staminali da biostampare durante la chirurgia fetale endoscopica (finanziamento ERC da 2 milioni di euro).
Quando e come ci cambierà la vita
La spina bifida colpisce circa 1 bambino ogni 2.800 nati negli USA (in Italia l’incidenza è simile). Se il trial CuRe confermerà i risultati nella fase I/IIa su 35 pazienti, la terapia con staminali placentari potrebbe diventare parte integrante della chirurgia fetale prenatale entro 5-7 anni: un potenziamento che punta a ridurre paralisi, problemi vescicali e necessità di shunt cerebrali.
Approfondisci
Ti interessa la medicina rigenerativa? Leggi anche come un midollo spinale in provetta è stato tagliato e poi guarito. Oppure scopri la terapia cellulare italiana che rieduca le cellule tumorali per riparare il midollo spinale, con trial clinico previsto nel 2027.
Tobi ha quattro anni e corre. Sua madre si aspettava una sedia a rotelle. Sei bambini non fanno statistica, e una fase 1 non fa una cura, ma fanno una cosa che in medicina non si compra: una prova che si può tentare, e che tentare non fa danni.
Il resto lo diranno i prossimi trentacinque.
- È un tubicino con una valvola che porta via il liquido in eccesso dal cervello verso un’altra parte del corpo (di solito la pancia), così da abbassare la pressione dovuta all’idrocefalo. ↩︎


